Vestibologia
Ti gira la testa la mattina alzandoti dal letto?
Quando un paziente ci interpella per risolvere le vertigini che lo affliggono è frequente che ci racconti che il primo episodio si è verificato coricandosi o alzandosi da letto, meno frequentemente girandosi nel letto. Ha avuto spesso nauseaaccompagnata da vomito, raramente tachicardia e sudorazione.
Nei giorni successivi la sintomatologia si manifesta con brevi e ripetuti episodi di crisi vertiginose causate da determinati cambiamenti di posizione della testa, posizioni che il paziente descrive in modo preciso.
Questa forma di vertigine è chiamata vertigine parossistica posizionale (VPP) ed è una malattia ad elevata prevalenza che interessa il labirinto posteriore dell’orecchio interno ed è attualmente la più frequente causa di vertigine.
I sintomi possono persistere generalmente per un periodo limitato di tempo, da giorni a settimane, prima di evolvere spesso in una remissione spontanea.
In alcuni casi, rari, può persistere per mesi. In un certo numero di pazienti la malattia tende a recidivare. La durata di tempo fra un episodio di vertigine e l’altro è estremamente variabile e non prevedibile.
Può manifestarsi in qualsiasi età, ma è rara nei giovani mentre è più frequente nell’età adulta. È specialmente interessato il sesso femminile.
Il fatto che il paziente riferisca l’assenza di segni e sintomi neurologici ed audiologici è molto importante.
L’ eziologia della malattia è sconosciuta, salvo casi che insorgono in stretta correlazione con un evento traumatico, anche se di modesta entità. Ci sono variemalattie che si possono associare alla VPP ma il loro ruolo eziologico rimane controverso.
Si ritiene che la causa scatenante della VPP sia dovuta al distacco di granelli di carbonato di calcio (otoconi) dalla macula otolitica ed al loro successivo ingresso all’interno di uno o più dei canali semicircolari: I cambiamenti di posizione della testa provocano un loro scivolamento all’interno di questi canali andando a stimolare dei sensori. Si verifica un qualcosa di simile a quello che si verifica con una palla da bowling.
Di solito è interessato un solo lato mentre nelle forme post traumatiche come nel trauma cranico l’interessamento può essere bilaterale.
Il segno clinico che va ricercato è la presenza del nistagmo parossistico posizionale, la cui comparsa va provocata effettuando specifiche manovre diagnostiche della testa.
La terapia della VPP si basa sulla effettuazione di manovre fisiche ben classificate da lavori scientifici che hanno lo scopo di determinare la fuoriuscita degli ammassi otoconiali dal canale responsabile dei sintomi.
Il trattamento fisico è in grado di liberare dai sintomi la maggior parte dei pazienti a volte anche in una sola seduta terapeutica. In altri casi invece è opportuno effettuare ciclo di riabilitazione vestibolare per ottenere l’abitudine alla vertigine.
Non esiste invece una vera terapia farmacologica specifica ma è previsto l’impiego di farmaci sintomatici, sedativi ed antiemetici, da usarsi specialmente nei pazienti che presentino una importante componente neurovegetativa.
Esame clinico del sistema vestibolare
L’esame otoneurologico è un esame prevalentemente di tipo clinico che viene effettuato nei casi in cui il paziente riferisca vertigini ed instabilità: è costituito da una serie di test semplici che permettono di valutare la funzionalità del sistemavestibolare, sia periferico che centrale. Può essere effettuato anche a letto del pazientetant’è che gli Autori anglosassoni lo chiamano “bed side examination”.
È costituito da tutta una serie di manovre e test che possono essere così suddivise:
Esame dell’equilibrio vestibolare statico
In situazione di normalità, in cui non vi siano alterazioni del sistema vestibolare, il paziente deve avere gli occhi fermi all’interno dell’orbita ed deve essere in grado di stare fermo in piedi, ad occhi chiusi.
Se si verificano delle alterazione del sistema vestibolare queste si manifesteranno con modificazioni della postura e con delle oscillazioni dei bulbi oculari, ritmiche ed involontarie, chiamate nistagmo che sono dovute ad un’alterazione dei meccanismi che permettono di mantenere fermo lo sguardo. Questa osservazione dovrebbe essere effettuata preferibilmente usando la videonistagmoscopia IR.
Le informazioni che provengono dal lato sano non essendo ugualmente bilanciate dall’attività del lato patologico verranno interpretate dal cervello come un movimento della testa (sintomatologia vertiginosa) e che provocherà inappropriate correzioni posturali (disequilibrio).
Dopo aver ricercato il nistagmo osservando gli occhi del paziente mentre è seduto,questa osservazione deve essere effettuata anche nelle altre quattro posizioni (supino, fianco destro, fianco sinistro, Rose).
Come si diceva in precedenza uno squilibrio vestibolare statico può anche interessare il sistema posturale che specie nelle prime fasi di una lesione di un labirinto, si manifesterà con la tendenza del paziente a cadere verso il lato leso. Per questo si esegue il test di Romberg: il paziente è ad occhi chiusi, fermo in piedi nella posizione di attenti, talloni uniti, punte dei piedi divaricate di 30 gradi; l’osservazione deve protrarsi per 30 secondi.
Esame della funzione vestibolare dinamica
Una funzione importante del sistema vestibolare è di cooperare col sistema visivo per permettere agli occhi di rimanere fermi sul bersaglio durante i movimenti della testa(riflesso vestibolo oculomotore VOR) e di determinare una rotazione degli occhi sullo stesso piano del movimento della testa ma con un’angolazione uguale ma opposta percompensare esattamente il movimento della testa.
I test che si eseguono per valutare questo riflesso sono:
Altro test che è correlabile alla funzione vestibolare dinamica è il test di Fukuda:consiste nel far marciare il paziente sul posto, ad occhi chiusi, sollevando le ginocchia per 50 passi. Viene considerato patologico se il paziente effettua una rotazione di almeno 30°. Questo test permette di valutare i riflessi vestibolo spinali (VSR) che permettono al soggetto di mantenere una corretta postura.
Manovre di provocazione della vertigine
Esistono una serie di manovre che possono evidenziare un nistagmo spontaneo sub clinico o di rilevare un nistagmo patologico.
Videonistagmografia (VNG) – Video-oculografia (VOG)
Il sistema vestibolare è un sistema chiuso, non esplorabile in via diretta. Lo studio della sua funzionalità è realizzabile sfruttando le importanti connessioni che esso contrae con l’apparato visivo, col sistema propriocettivo e con quello muscolare. Lo studio della postura e dell’equilibrio sono di recente inserimento nella routine vestibolare; tradizionalmente, in ambito audiologico, l’attenzione è stata rivolta allo studio del riflesso vestibolo oculomotore (VOR) e solo di recente la vestibologia classica si è arricchita di una serie di valutazioni inerenti i movimenti oculari da stimolo visivo. L’Elettronistagmografia (ENG), è stata per lungo tempo l’unica metodica disponibile di registrazione e di analisi dei movimenti oculari ed ha consentito di migliorare significativamente lo studio scientifico della fisiopatologia del VOR.
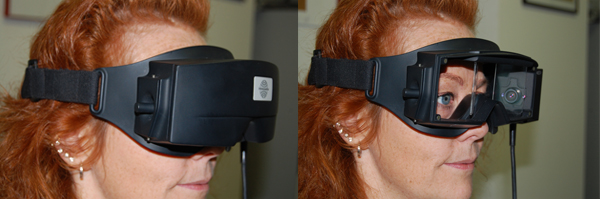
La Video-oculografia (VOG) è un’importante evoluzione della metodica precedente e permette di approfondire lo studio del riflesso visuo-oculomotore e del VOR attraverso l’osservazione dell’immagine televisiva dell’occhio. L’acquisizione della posizione del bulbo oculare viene effettuata con l’utilizzo di telecamere sensibili alla luce infrarossa e, quindi, utilizzabili anche nell’oscurità. L’assetto tecnico è costituito da una maschera con una o due telecamere. Qualora l’immagine video venga acquisita ed archiviata; mediante l’applicazione di un software che è in grado di scomporre il segnale rilevato lungo gli assi verticale e orizzontale, in modo da ottenere un tracciato simile questa viene chiamata video-nistagmografia (VNG).
Test vibratorio mastoideo
l test vibratorio mastoideo è un test vestibolare utile e semplice, non invasivo, in grado di rilevare immediatamente una asimmetria della funzionalità vestibolare slatentizzando un nistagmo prodotto dalla vibrazione mastoidea.
Nei pazienti con perdita vestibolare unilaterale una vibrazione ossea a 100 Hz applicata sulla mastoide elicita immediatamente un nistagmo prevalentemente orizzontale, con fase rapida verso il lato sano mentre nel soggetto sano, lo stesso stimolo vibratorio, non crea nessun nistagmo. È dunque un test che viene effettuato quando si sospetta un’origine periferica della sintomatologia vertiginosa e può essere eseguito anche in caso di patologia dell’orecchio medio ed esterno (come otite media cronica purulenta) e in presenza di tappi di cerume.
L’esame viene eseguito per mezzo del vibratore mastoideo, uno strumento costituitoda uno stimolatore elettromeccanico e da un apparato di controllo che permette di programmare la frequenza della stimolazione. La stimolazione va eseguita ponendosi di fronte al paziente: il vibratore deve essere applicato perpendicolarmente al processo mastoideo, posteriormente al padiglione auricolare, all’altezza del meato acustico esterno. Si eseguono solitamente tre prove di stimolazione: su ciascuna mastoide
ed al vertice per la durata di circa 5-10 secondi. L’esame è ritenuto positivo se si rileva il nistagmo su due delle tre prove eseguite. L’osservazione dei movimenti oculari, per essere correttamente interpretata, deve essere visualizzata sotto videonistagmoscopia.

Stimolatore mastoideo

Vibratore mastoideo
Video head impulse test (ICS impulse)
Il vHIT è un test specifico per l’orecchio effettuato dal medico vestibolo otoneurologo che permette di rilevare la corretta funzionalità del riflesso vestibolo oculomotore dei tre canali semicircolari di ciascun orecchio.
Questo test è uno strumento che fornisce informazioni rapide e precise circa il riflesso vestibolo oculomotore agli stimoli nell’intervallo di alta frequenza ed è fondamentale nella programmazione della riabilitazione vestibolare.
Nei pazienti che presentano un deficit vestibolare durante l’esecuzione dell’esame, viene rilevato un caratteristico movimento oculare chiamato saccadico di correzione che permette all’occhio di recuperare il ridotto guadagno rispetto al movimento della testa.
L’esame consiste nel far indossare al paziente una maschera ad occhiale leggera ed aderente su cui è installata una piccola videocamera che rileva e registra il movimento dell’occhio ed un sensore giroscopico che rileva il movimento della testa.
Mentre si chiede al paziente di fissare un punto posizionato a circa un metro, l’operatore, posizionato dietro al paziente, fa fare piccoli movimenti della testa del paziente, di angolazione ridotta, in modo breve ed imprevedibile.
Mentre la videocamera ad alta velocità cattura l’immagine dell’occhio il sensore giroscopico misura la velocità del movimento della testa.
Il software dedicato Otosuite Vestibular elabora i dati relativi alla velocità della testa e quelli relativi alla velocità del movimento dell’occhio. La visualizzazione simultanea dei dati del movimento della testa e dell’occhio consente al medico di determinare se la risposta rientri nei valori della normalità o sia indice di disfunzione.


Posturologia ed Esame Stabilometrico
L’equilibrio è una funzione complessa le cui finalità principali sono:
- il mantenimento dell’orientamento spaziale
- il mantenimento del centro di gravità (COG) entro i limiti di sostegno e la correzione della posizione del COG in caso di perturbazione; quando queste azioni non siano garantite in modo efficace il rischio di caduta diventa una condizione limitante l’autonomia del soggetto, con ripercussioni importanti anche sulla sfera emotiva;
- assicurare le condizioni più economiche di gestione del movimento, con l’obiettivo di permettere di arrivare a un risultato nel minor tempo possibile e con il minor dispendio energetico;
- garantire, attraverso il controllo del movimento oculare, la persistenza di un’immagine chiara a livello foveale.
L’equilibrio è quindi un concetto dinamico in cui si susseguono gli atteggiamenti posturali ideali rispetto alla situazione ambientale e ai programmi motori previsti. La postura al contrario è un concetto statico, definito dal rapporto che i segmenti corporei contraggono in quel preciso istante. In una qualsiasi postura il corpo non è immobile, in quanto soggetto a numerose forze, di cui la principale è la gravità; il suo punto di applicazione risulta essere a livello del 55% dell’altezza del soggetto, in un punto definito appunto COG.
La proiezione a terra del COG è denominata Centro di Pressione (CdP).
La funzione dell’equilibrio si avvale di numerosi contributi sensoriali, che il SNC elabora in relazione alla situazione ambientale e alla memoria, per poi produrre adeguate risposte motorie.
Gli input vengono analizzati e gerarchizzati sulla base delle informazioni che si hanno in quel specifico contesto (al buio la vista è scarsamente utile e sono importanti i contributi somatoestesico e vestibolare) e da quella analisi scaturisce la scelta immediata della migliore risposta motoria nel repertorio delle varie posture immagazzinato in memoria.
In ambito clinico lo studio della postura e dell’equilibrio si limita ad alcune condizioni standard. Tra i test clinici di studio del riflesso vestibolo spinale sono tuttora ampiamente utilizzati:
- Romberg
- Prova di Unterberger
- Marcia a stella
In ambito strumentale si utilizzano sistemi di valutazione della postura che si differenziano per tecnologie e obiettivi. I sistemi posturografici sono anche denominati stabilometrici in quanto analizzando la postura forniscono informazioni sulla stabilità del soggetto.
I sistemi posturografici statici debbono principalmente consentire di quantificare le oscillazioni posturali del soggetto testato e di analizzare la strategia utilizzata per mantenere la posizione, tenendo in considerazione l’apporto dei sottosistemi coinvolti (visivo, propriocettivo e vestibolare). La valutazione di diversi parametri e la loro confrontabilità nel tempo; per questa ragione le modalità test devono essere standardizzate, così come le condizioni in cui l’esame viene svolto.
Nel nostro studio utilizziamo la pedana stabilometrica Cyber-Sabots, che attualmente è la pedana per l’analisi postulare più avanzata presente in Europa
La vertigine emicranica
Si ritiene che la vertigine emicranica sia la più comune causa di episodi di vertigine ricorrente ed è il più comune disordine vestibolare secondo solo dopo la vertigine parossistica posizionale. È da circa 30 anni che l’otoneurologia si interessa con una attenzione crescente a questa forma di vertigine/instabilità che è associata all’emicrania e, solo di recente, sono stati stilati dei criteri condivisi per poterla individuare. La terminologia usata per descrivere questa malattia in letteratura non è sempre la stessa e questo crea, purtroppo, una certa confusione.
È una patologia neurologica multi genica complessa, influenzata da fattori ormonali e ambientali, a patogenesi neurochimica e vascolare che non è stata ancora definita, che può disturbare vari distretti cerebrali con conseguente comparsa di sintomi molto variegati e ricorrenti e con andamento temporale non prevedibile.
Questa forma interessa meno del 5% di tutti i pazienti cefalalgici che sono circa 12% dell’intera popolazione.
La vertigine emicranica può iniziare a qualsiasi età ed ha una preponderanza nel sesso femminile con una tendenza alla familiarità.
Come per l’emicrania, l’inquadramento diagnostico di vertigine emicranica si basa sull’anamnesi dettagliata riferita dal paziente che deve descrivere una sintomatologia vertiginosa correlata ad una emicrania che però soddisfi i criteri previsti dall’International Headache Society. La vertigine può manifestarsi contemporaneamente alla sintomatologia cefalalgica, o prima dell’insorgenza (prodromica), o manifestarsi alla fine dell’episodio (epigona). In questo caso viene definita “vertigine emicranica associata”.
Oltre a queste forme sono previste anche delle varianti indipendenti, che non sono correlate temporalmente alla sintomatologia algica, ma che si possono manifestarsi o separatamente fra i vari episodi di cefalea o essere addirittura un’evoluzione delle manifestazioni cefalgiche in paziente che nel passato non aveva mai avuto manifestazioni vertiginose; in questo caso vengono denominate “vertigine emicranica equivalente”.
L’esclusione di altri quadri nosologici, il riscontro anamnestico, individuale o familiare, di cefalea, ed una esaustiva diagnostica clinica e strumentale possono permettere di formulare una diagnosi probabile o certa di vertigine emicranica e di conseguenza instaurare della terapia farmacologica e riabilitativa che possa ridurre l’incidenza della stessa.
La vertigine nell’anziano
I disturbi di equilibrio negli anziani sono un sintomo così comune che si ritiene che sia un fenomeno che deve essere correlato all’età.
l’invecchiamento della popolazione associato ad una riduzione dell’attività fisica creano il rischio che, per le persone dopo i 60 aa, le cadute siano eventi sempre più frequenti.
I cambiamenti biologici insisti nel processo di invecchiamento quali riduzione della massa muscolare con perdita di forza, riduzione della coordinazione motoria in associazione all’inattività fisica deteriorano sensibilmente la capacità del sistema neuro muscolare di mantenere e recuperare l’equilibrio esponendo l’anziano ad un aumento di cadute.
Teniamo presente che il controllo posturale è un elemento chiave nell’esecuzione delle principali attività di vita quotidiana. Questa funzione complessa si avvale diinformazioni afferenti da diversi sistemi recettoriali che sono il vestibolare, il visivo ed il propriocettivo che integrandosi far di loro che combinate con altre funzioni cognitive e motorie integrate a livello centrale consentendo un’adeguata transizione tra attività statiche e dinamiche generano risposte motorie.
L’alterazione degenerativa dovuta all’invecchiamento dei sistemi che sottendono al controllo posturale è uno dei fattori causali della perdita di equilibrio nella persona anziana che si manifesta con aumento della instabilità posturale, diminuzione di reazioni adattative posturali accresciuto rischio cadute e anche paura nel muoversi.
Oltre ad una rigidità del sistema e all’invecchiamento dei sistemi vi sono altri fattori che incidono sulla postura e quindi sul rischio di cadute che sono:
l’assunzione di farmaci che possono dare instabilità: è frequente che una persona anziana assuma tre o più farmaci giornalmente. Purtroppo una somministrazione non necessaria di farmaci, la non conoscenza degli loro effetti collaterali o delle loro interazioni possono concorrere a causare instabilità: nota è interazione fra benzodiazepine, antidepressivi triciclici anti serotoninergici.
La vertigine post traumatica
Nella normale attività ambulatoriale capita di frequente di visitare pazienti che riferiscono disturbi dell’equilibrio dopo un evento traumatico per esempio un colpo di frusta o di un trauma cranico.
Bisogna precisare che la vertigine post traumatica non è un’entità clinica: con questo termine ci si riferisce solamente all’eziologia di tutta una serie di disturbi eterogenei.
Sono pazienti che spesso sono stati valutati da Colleghi di varie branche specialistiche o che dagli stessi vengono inviati che continuano ad avere una sintomatologia vertiginoso posturale caratterizzata da una estrema variabilità: insicurezza nello stare fermi in piedi o durante la deambulazione, a volte associata a sensazione di testa vuota, vertigine nel passaggio dalla posizione distesa a quella in piedi o viceversa.
Poiché la postura è dovuta ad una corretta funzionalità di tutti i sensori, visivo propriocettivo e vestibolare, e di una loro normale integrazione compito del vestibologo è quello di valutare il corretto funzionamento del sistema vestibolare sia a livello periferico che centrale.
La diagnostica comprende quindi l’effettuazione di quella che viene chiama “bed side” ovvero la visita al letto del paziente che consiste esaminare i suoi occhi per la ricercare il nistagmo che è il segno patognomonico di una disfunzione del sistema vestibolare avvalendosi dell’impiego di telecamere IR facendo eseguire dei particolari movimenti della testa del paziente. Per far questo il paziente viene posizionato sul lettino e coricato sul suo fianco destro e sinistro mentre si osservano i suoi OO. L’esame può essere completato effettuando
A seguire viene fatta a tutti i pazienti una stabilometria strumentale computerizzata.
Prima dell’introduzione di questa metodi strumentale lo studio del sistema vestibolo spinale, che è quel sistema che permette di controllare la tonicità delle strutture muscolari anti gravitazionali, veniva studiato effettuando vari test quali Romberg, Fukuda, etc.
Successivamente viene osservato il suo equilibrio da fermo e mentre effettua una marcia sul posto prima ad OA poi a OC rilevando le varie oscillazioni o sbandamenti.
La sindrome di Minor
L’ipotesi accreditata è di un difetto di completamento dello sviluppo dell’osso sovrastante il canale semicircolare superiore. L’insorgenza di un fattore precipitante molto spesso viene attribuito ad un trauma cranico.
La sintomatologia è caratterizzata da un quadro clinico che comprende sintomi vestibolari ed uditivi associati fra loro in modo vario.
Il sintomo più frequente è il fenomeno di Tullio ovvero il paziente riferisce la comparsa di vertigine o instabilità in risposta a suoni di elevata intensità e di frequenze diverse che possono andare dal suono del telefono alle grida dei bambini.
La sensazione di vertigine è di tipo rotatorio anche se può essere accusata unasensazione di oscillopsia sul piano verticale e la sintomatologia può essere scatenata dalla tosse, sforzi fisici o dal soffiarsi il naso o dallo starnutire.
Il paziente può accusare una elevata sensibilità al proprio battito del cuore, o all’appoggio plantare quando cammina o con i movimenti dei propri occhi. Può percepire anche la propria voce o un acufene pulsante.
La diagnosi si basa sulla combinazione test audiologici, vestibolari esecuzione dei VEMPs e sulla diagnostica radiologica.
Si possono avere delle informazioni anche con la videooculioscopia.
La sindrome di Menière
È forse il più noto quadro di vertigine acuta anche se in base alle statistiche corrisponde alla quarta causa. La sua notorietà è forse dovuta ai sintomi che alteranola qualità della vita dei pazienti affetti; di solito si presenta fra i 40-60 anni e vi è una prevalenza per il sesso femminile.
La forma classica è caratterizzata da episodi ricorrenti di vertigine, che possono durare da 20 minuti fino a 24 ore con associati dei sintomi uditivi, quali sensazione di pienezza dell’orecchio interessato con ipoacusia fluttuante ed acufeni.
L’episodio tipico di attacco acuto inizia con una sensazione di pienezza dell’orecchio affetto, con ipoacusia ed acufeni, che possono perdurare anche risolto il fatto acuto, ed una vertigine rotatoria accompagnata da instabilità con nausea e vomito.
La causa della malattia viene riconosciuta nell’idrope endolinfatica che può essere la conseguenza di un ridotto riassorbimento dell’endolinfa nel sacco endolinfatico o un blocco del dotto endolinfatico. L’aumento dei liquidi creerebbe una rottura periodica delle membrane che separano fra loro i liquidi all’interno dell’orecchio.
La diagnosi è ancora basata sui sintomi riferiti dal paziente e nei segni rilevati specie nell’episodio acuto. Bisogna ricordare che un interessamento dell’udito deve essere presente per poter considerare questa malattia.
Filmati
Nistagmo CSL
Nistagmo CSP